Dans le monde occidental, les pays scandinaves se démarquent par des politiques sociales et de santé qui font d'eux les chefs de file des États égalitaires. De fait, on les cite souvent en exemple, car ils affichent des écarts moins grands qu'ailleurs entre les riches et les pauvres et un réel souci du bien-être du plus grand nombre. Ils présentent également une grande compétitivité économique et une efficacité environnementale très enviable. Malgré l'intérêt qu'on semble leur porter, leurs politiques de lutte contre les inégalités en matière de santé publique et d'éducation restent toutefois mal connues. Le Québec, qui partage plusieurs caractéristiques avec ces pays – géographiques, démographiques, culturelles –, pourrait prendre pour modèle les meilleures pratiques en cours dans ces sociétés. Ce livre n'a d'autre but que de les faire connaître afin qu'on puisse s'en inspirer.

eBook - ePub
PUM + Libre accès
Politiques et inégalités sociales de santé
- 190 pages
- French
- ePUB (adaptée aux mobiles)
- Disponible sur iOS et Android
eBook - ePub
À propos de ce livre
Approuvé par les 375,005 étudiants
Accès à plus d'un million de titres pour un prix mensuel raisonnable.
Étudiez plus efficacement en utilisant nos outils d'étude.
Informations
Sujet
EducationChapitre 1
Les inégalités sociales de santé:
un problème réel et persistant
Les inégalités sociales de santé constituent un problème bien réel dont on reconnaît aujourd’hui l’existence à l’échelle planétaire. Les auteurs Whitehead et Dahlgren (2006) ont défini ces inégalités comme des «différences dans l’état de santé qui existent de façon systématique entre les groupes socioéconomiques»4. Outre les facteurs qui influencent la santé comme l’âge, le sexe, la génétique ou le hasard de l’exposition à une maladie infectieuse, il existe en effet des déterminants de la santé qui sont systématiques, produits socialement et évitables.
Des liens évidents
Les liens entre la dimension sociale et la santé sont frappants. En effet, il existe généralement une corrélation entre le statut socioéconomique et l’espérance de vie à tous les niveaux de la hiérarchie sociale. Autrement dit, toutes les catégories sociales sont concernées, même celles qui ne sont pas défavorisées, comme le montre la figure 1.1 où le statut socioéconomique est indiqué par la catégorie professionnelle.
Concurremment, on observe une différence entre les espérances de vie moyennes à l’échelle des quartiers: entre les quartiers les plus pauvres de l’île de Montréal, situés dans le centre-sud, et les plus riches de l’ouest de l’île, l’écart est marqué: six années chez les hommes et quatre années chez les femmes.

Le phénomène existe à l’échelle de la planète. Les différences observées sur le plan de la santé ne sont pas distribuées au hasard dans la population; elles suivent un modèle systématique, récurrent et prévisible, en fonction des groupes socioéconomiques. L’étude de l’Organisation mondiale de la santé (OMS) sur les déterminants sociaux de la santé le confirme: «Dans tous les pays, quel que soit le niveau de revenu national, la santé et la maladie suivent un gradient social: plus la condition socioéconomique est basse, moins la santé est bonne5.»
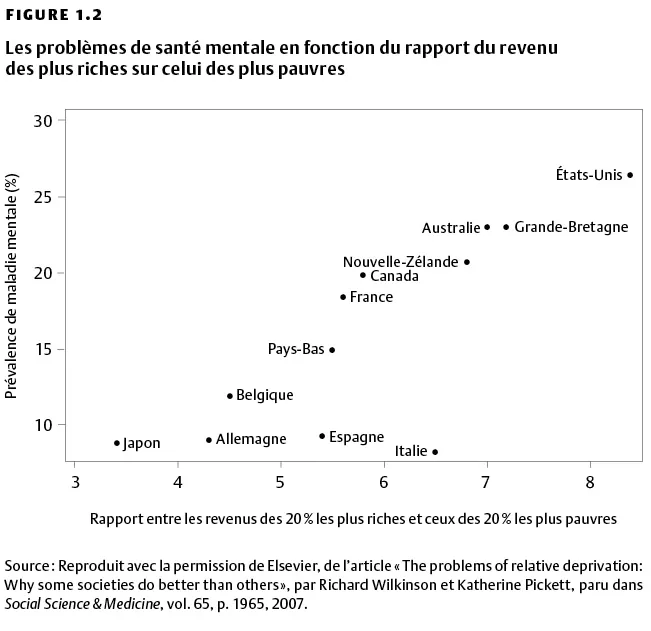
Ce modèle est donc universel, bien que son ampleur varie selon les pays. Certains pays réussissent à réduire ces inégalités et, règle générale, au bénéfice de l’ensemble de la société. Car si la santé individuelle varie en fonction du statut socioéconomique, la santé moyenne de tous les habitants d’un pays varie non pas en fonction du revenu moyen des habitants, mais en fonction des inégalités: plus les écarts entre riches et pauvres sont réduits, meilleure est la santé moyenne des habitants. Cela est particulièrement vrai pour la santé mentale, comme le montre le diagramme suivant.
Pauvreté et maladie:
quelques hypothèses de causalité
Les dernières années ont vu de nombreux chercheurs explorer les mécanismes biologiques qui conduisent de la pauvreté à la mauvaise santé. Quoique assez récent, ce domaine de recherche est prometteur, car ces chercheurs ont dégagé des pistes intéressantes et formulé des hypothèses qui méritent d’être examinées. On admet généralement qu’une mauvaise santé peut faire en sorte qu’une personne se retrouve dans une situation socioéconomique peu enviable (quoique les mécanismes sociaux telles l’assurance invalidité et l’assurance maladie puissent grandement atténuer cette relation). Cependant, on reconnaît aussi qu’à l’inverse, la pauvreté peut influer sur la santé et nous présentons ici quelques mécanismes physiopathologiques relevés dans la documentation scientifique récente pour mieux comprendre cette relation.
La dépression et la santé mentale. Les liens entre la dépression et la pauvreté ont été exposés dans de nombreuses études. Les mécanismes physiologiques à l’œuvre reposeraient notamment sur une trop grande sécrétion des hormones de stress.
Le stress chronique, comme celui provoqué par une situation prolongée de pauvreté, se traduit par de hauts niveaux de cortisol. Ces niveaux élevés bloquent le travail des récepteurs du cerveau dont le rôle est de répondre aux flux de neurotransmetteurs activés par la perception du besoin de réagir à un stress ou un danger: le cerveau commande de prendre la fuite, de se mettre à l’abri. Des niveaux de cortisol qui restent élevés nuisent à la chimie du cerveau normalement activée pour faire face à une menace, un problème ou une situation qui nécessite d’agir pour se tirer d’affaire. Bref, ces taux élevés d’hormones de stress inhibent l’action, et un état d’inhibition qui se prolonge favorise l’émergence d’un état dépressif.
Outre la dépression, on note que la prévalence de divers problèmes de santé mentale est plus élevée chez les personnes défavorisées socialement ou économiquement. La pauvreté agit aussi sur la santé mentale; elle se manifeste notamment par des problèmes de santé physique et de développement chez les enfants. «Les problèmes de santé mentale ne sont pas distribués de façon aléatoire dans la société, et si les données épidémiologiques révèlent qu’une personne sur quatre est susceptible de souffrir d’un problème de santé mentale au cours de sa vie, ce n’est pas n’importe quelle “personne sur quatre”6».
Les inégalités de santé mentale sont le reflet des divisions qui existent dans la société: divisions de classe, de sexe, d’âge, d’origine ethnique. Des inégalités s’observent non seulement dans la distribution des troubles de santé mentale, mais aussi dans les facteurs sociaux qui occasionnent ces troubles aussi bien que dans ceux qui facilitent le rétablissement. L’accès à des ressources et à des services qui aident à prévenir ou à guérir dépend aussi des inégalités socioéconomiques. Parmi les autres mécanismes causaux possibles de la maladie mentale, on note l’exclusion sociale, l’isolement et la privation, qui sont à la fois des causes et des conséquences de la maladie mentale.
En matière de politiques publiques, pour réduire les inégalités sociales sur le plan de la santé mentale, il faut bien sûr investir directement en santé mentale et physique. Mais il faut également s’attaquer au désavantage économique et améliorer surtout le statut d’emploi. En outre, investir pour accroître le capital social et le soutien des individus est indispensable.
Les maladies cardio-vasculaires. La pauvreté durant l’enfance influence non seulement la santé des enfants, mais elle hypothèque aussi la santé physique à l’âge adulte. Un corpus croissant de connaissances scientifiques sur les parcours de vie met en évidence qu’un état de santé est déterminé notamment par le cumul des circonstances qui sont bien antérieures à l’état de santé observé. Considérée par certains auteurs comme une avenue fondamentale dans la compréhension des origines des inégalités sociales de santé, l’étude des parcours de vie et de l’accumulation de vulnérabilités soutient l’idée que les inégalités sociales de santé prennent racine dans les conditions entourant les premières années du développement.
Ainsi, on observe des relations entre la pauvreté en début de vie et la maladie cardio-vasculaire adulte et la mortalité, même lorsqu’on tient compte du statut socioéconomique à l’âge adulte. On met en cause l’athérosclérose (ou formation de plaques dans les artères), un processus lent et progressif qui peut débuter dès l’enfance. Ce processus est lié notamment à une mauvaise nutrition (excès de gras, de sucre, de sel), plus fréquente en milieu défavorisé. De plus, l’embonpoint et l’obésité sont associés à la pauvreté et l’insuffisance alimentaire, c’est-à-dire la disponibilité incertaine ou limitée d’aliments nutritifs. Ils constituent des facteurs de risque importants de la maladie cardio-vasculaire. On les rencontre malheureusement de plus en plus souvent chez les enfants, et ce, à un âge de plus en plus précoce. En Grande-Bretagne, on a constaté le lien entre la pauvreté et l’obésité chez des enfants, dès l’âge de cinq ans.
Les systèmes endocrinien et immunitaire. Avec le temps, le stress engendré par la pauvreté chronique fait augmenter la production des hormones de stress, comme le cortisol, jusqu’à des niveaux malsains, de façon récurrente et quasi constante. Un niveau élevé des hormones de stress nuit aux mécanismes de défense de l’organisme contre les maladies, à court et à long terme. On sait, par exemple, qu’un niveau élevé de cortisol réduit le nombre des lymphocytes (ou cellules du système immunitaire) dans le sang. De façon globale, la production d’hormones de stress en trop grande quantité, tels l’adrénaline, la noradrénaline et le cortisol (produits par les glandes surrénales), influe sur la capacité fonctionnelle des cellules immunitaires. Cela a pour conséquence de réduire la capacité de résister aux infections et autres maladies normalement combattues par le système immunitaire.
Le cerveau humain réagit à un stress aigu, traditionnellement une menace à la survie, par des réactions physiologiques adaptées aux réponses de type «fight or fly» (lutter ou fuir) en sécrétant massivement des hormones de stress qui retombent rapidement à leur niveau sanguin initial une fois le stress passé. La pauvreté induit quant à elle un état de stress chronique, fait de frustrations au quotidien et d’insécurité omniprésentes.
Ces effets physiologiques du stress se font sentir même chez les enfants, comme l’explique la Dre Louise Séguin: «La pauvreté est vécue par l’enfant comme par les parents. Le stress vécu par l’enfant se reflète par un taux de cortisol élevé, qui affecte son système immunitaire, son fonctionnement physiologique, son cerveau et ses capacités de développement7.» D’ailleurs, de nombreuses études le confirment: on trouve chez les enfants pauvres des taux plus élevés de mauvaise santé que chez les enfants en général. Les mères pauvres signalent plus souvent que leurs enfants ont une santé moyenne ou mauvaise, ou qu’ils ont été hospitalisés. Elles rapportent aussi un plus grand nombre de problèmes de santé, y compris des problèmes liés au système immunitaire, même chez les tout-petits. En effet, on observe qu’à l’âge de deux ans, les enfants pauvres sont plus enclins à souffrir de plusieurs problèmes de santé à la fois, ce qui indique que leur système immunitaire peut être affaibli par un stress à long terme. On sait aussi que lorsque la pauvreté est chronique, son impact sur la santé des enfants est plus grand que lorsqu’elle est de courte durée.
Le développement cognitif. Le statut socioéconomique n’a pas que des répercussions directes sur la santé. Il exerce également une influence, bien qu’indirecte, sur le développement cognitif. Au cours de l’enfance, le développement du cerveau se met en œuvre par des mécanismes, telles l’irrigation sanguine et la formation de connexions, dont l’activité normale dépend d’un état physiologique optimal. Les niveaux des hormones de stress plus élevés chez les enfants de familles pauvres nuisent aux connexions synaptiques entre les neurones et à l’apport sanguin au cerveau. L’extrait suivant d’une entrevue du Financial Times avec le Dr Jack Shonkoff, spécialiste du développement de l’enfant, résume bien le problème: «Les enfants qui grandissent dans des familles très pauvres ont de fortes chances d’avoir des niveaux malsains d’hormones de stress, lesquelles nuisent au développement neuronal. Cet effet des hormones de stress s’ajoute aux dommages causés par une alimentation inadéquate et l’exposition à des toxines environnementales8.»
Le bilan de l’UNICEF de 2012 concernant la pauvreté des enfants fait aussi cette association entre la défavorisation durant l’enfance et la santé à l’âge adulte. Plus encore, il trace un portrait global des répercussions que la pauvreté infantile peut avoir sur l’ensemble d’une société:
une société qui ne parvient pas à protéger les enfants de la pauvreté commet une erreur très coûteuse. En effet, si ces derniers en sont les principales victimes, les pays en subissent également les conséquences et doivent affronter la baisse des compétences et de la productivité, la dégradation des niveaux de santé et d’instruction, l’augmentation du risque de chômage et de dépendance à l’égard de l’aide sociale, l’élévation des coûts de la protection sociale et des systèmes judiciaires, ainsi que l’érosion de la cohésion sociale9.
Pour sa part, la Direction de santé publique de Montréal constate, dans son rapport sur la situation des jeunes à Montréal, que tous les enfants n’arrivent pas à l’école avec les mêmes atouts et que le milieu scolaire essuie plusieurs échecs avec les enfants les plus défavorisés. Quand le développement cognitif, l’acquisition d’habiletés et l’apprentissage scolaire ont été entravés, il devient plus difficile de se sortir de la pauvreté dans laquelle on a grandi. Après les échecs scolaires, les jeunes tendent à interrompre leur scolarité, vivre une parentalité prématurée et reproduire les conditions difficiles qu’ils ont connues dans leur enfance, avec toutes les conséquences négatives que l’on connaît sur la santé. De l’enfance à l’âge adulte, différentes situations et circonstances feront que le milieu sera défavorable à la santé: difficultés scolaires, instruction médiocre au cours de l’adolescence, emploi offrant de mauvaises conditions de travail et un revenu insuffisant, logement peu adéquat, etc.
Afin de contrer les impacts de la pauvreté sur le développement cognitif, une intervention précoce s’impose. En effet, plus on intervient tôt, meilleur est le résultat, car le cerveau perd de sa malléabilité au fur et à mesure que l’enfant grandit. À cet égard, l’indice de maturité scolaire constitue un outil précieux. On l’utilise pour évaluer le degré de préparation de l’enfant avant même son entrée à l’école. L’indice mesure le développement de l’enfant dans cinq domaines: 1. le développement cognitif et langagier; 2. les habiletés de communication et les connaissances générales; 3. la compétence sociale; 4. la maturité affective; et 5. la santé physique et le bien-être.
À Montréal, la Direction de santé publique a mené une enquête pour mesurer la maturité scolaire sur son territoire et voir comment faire en sorte que tous les enfants soient prêts à entrer à l’école. Il en ressort qu’entre les quartiers où le taux de pauvreté est de 10% et ceux où il est de 52%, la proportion d’enfants vulnérables (c’est-à-dire ceux dont les résultats laissent à désirer dans au moins un domaine) passe de 28% à 40%.
Les maladies liées à la pollution atmosphérique. La démonstration a été faite: un faible statut socioéconomique est associé à une plus grande exposition à la pollution et à son cortège de problèmes sanitaires. Qu’il suffise de penser à la mauvaise qualité de l’air ambiant des quartiers ouvriers situés près des autoroutes ou des zones industrielles. D’ailleurs, ces quartiers sont souvent éloignés des parcs et des grands espaces verts dont la végétation contribue à purifier l’air. De nombreuses études montrent que plus la pollution atmosphérique augmente, plus les hospitalisations pour cause de problèmes respiratoires sont nombreuses. Une étude montréalaise a démontré que les personnes qui habitent à proximité de voies où la circulation est intense courent plus de risques d’être hospitalisées en raison de problèmes respiratoires que les autres personnes. À...
Table des matières
- Remerciements
- Introduction
- Préface
- Chapitre 1
- Chapitre 2
- Chapitre 3
- Chapitre 4
- Chapitre 5
- Chapitre 6
- Chapitre 7
- Chapitre 8
- Chapitre 9
- Chapitre 10
- Chapitre 11
Foire aux questions
Oui, vous pouvez résilier à tout moment à partir de l'onglet Abonnement dans les paramètres de votre compte sur le site Web de Perlego. Votre abonnement restera actif jusqu'à la fin de votre période de facturation actuelle. Découvrir comment résilier votre abonnement
Non, les livres ne peuvent pas être téléchargés sous forme de fichiers externes, tels que des PDF, pour être utilisés en dehors de Perlego. Cependant, vous pouvez télécharger des livres dans l'application Perlego pour les lire hors ligne sur votre téléphone portable ou votre tablette. Apprendre à télécharger des livres hors ligne
Perlego propose deux abonnements : Essentiel et Complet
- Essentiel est idéal pour les étudiants et les professionnels qui aiment explorer un large éventail de sujets. Accédez à la bibliothèque Essentiel comprenant plus de 800 000 titres de référence et best-sellers dans les domaines du commerce, du développement personnel et des sciences humaines. Il comprend un temps de lecture illimité et la voix standard de la fonction Écouter.
- Complet est parfait pour les étudiants avancés et les chercheurs qui ont besoin d'un accès complet et illimité. Accédez à plus de 1,4 million de livres sur des centaines de sujets, y compris des titres académiques et spécialisés. L'abonnement Complet comprend également des fonctionnalités avancées telles que la fonction Écouter Premium et l'Assistant de recherche.
Nous sommes un service d'abonnement à des ouvrages universitaires en ligne, où vous pouvez accéder à toute une bibliothèque pour un prix inférieur à celui d'un seul livre par mois. Avec plus d'un million de livres sur plus de 990 sujets, nous avons ce qu'il vous faut ! En savoir plus sur notre mission
Recherchez le symbole Écouter sur votre prochain livre pour voir si vous pouvez l'écouter. L'outil Écouter lit le texte à haute voix pour vous, en surlignant le passage qui est en cours de lecture. Vous pouvez le mettre sur pause, l'accélérer ou le ralentir. En savoir plus sur la fonctionnalité Écouter
Oui ! Vous pouvez utiliser l'application Perlego sur les appareils iOS et Android pour lire à tout moment, n'importe où, même hors ligne. Parfait pour les trajets quotidiens ou lorsque vous êtes en déplacement.
Veuillez noter que nous ne pouvons pas prendre en charge les appareils fonctionnant sur iOS 13 et Android 7 ou versions antérieures. En savoir plus sur l'utilisation de l'application
Veuillez noter que nous ne pouvons pas prendre en charge les appareils fonctionnant sur iOS 13 et Android 7 ou versions antérieures. En savoir plus sur l'utilisation de l'application
Oui, vous pouvez accéder à PUM + Libre accès par Marie-France Raynaud,Dominique Côté en format PDF et/ou ePUB ainsi qu'à d'autres livres populaires dans Education et Education Theory & Practice. Nous disposons de plus d'un million d'ouvrages à découvrir dans notre catalogue.